A cobertura da cirurgia de DBS pelo plano de saúde é um direito assegurado aos pacientes que apresentam resistência ao tratamento medicamentoso convencional.
Embora as operadoras frequentemente aleguem ausência de previsão no Rol da ANS para negar o procedimento, a legislação brasileira e a jurisprudência atualizada garantem que a indicação do médico especialista prevaleça sobre normas administrativas restritivas.

Entendendo a estimulação cerebral profunda (DBS) no contexto jurídico
A estimulação cerebral profunda, conhecida pela sigla DBS (Deep Brain Stimulation), é uma intervenção cirúrgica de alta complexidade que utiliza o implante de eletrodos em áreas cerebrais específicas. No âmbito jurídico, este procedimento é classificado como um tratamento de alto custo e, muitas vezes, é a última barreira para garantir a dignidade de pacientes com doenças neurodegenerativas ou distúrbios do movimento.

Diferente de cirurgias puramente eletivas, o DBS é encarado pelos tribunais como uma necessidade terapêutica fundamental. Juridicamente, o que está em jogo não é apenas um procedimento médico, mas a aplicação do princípio da dignidade da pessoa humana e o direito ao acesso às tecnologias de saúde mais avançadas disponíveis no mercado. Quando um médico prescreve o DBS, ele está atestando que a terapia farmacológica atingiu seu limite, tornando a cirurgia o único meio de evitar a degradação irreversível da qualidade de vida do indivíduo.
Veja o exemplo: Imagine o caso de um paciente com doença de Parkinson que, após anos de tratamento, começa a sofrer com “flutuações motoras” severas. Ele passa horas do dia paralisado ou com movimentos involuntários exaustivos (discinesias). O médico indica o DBS como a única forma de recuperar a capacidade de caminhar e se alimentar sozinho. Se o plano de saúde nega a cobertura sob o argumento de que o paciente “ainda consegue falar”, essa negativa ignora a finalidade social do contrato de saúde e a evolução da medicina.

As negativas para DBS são parecidas com as negativas para os pacientes que precisam de Imunoterapia com uso de Ibrance (Palbociclibe), Keytruda (Pembrolizumabe), Opdivo (Nivolumabe) ou Avelumabe (Bavencio®). Assim como você, eles também encontram dificuldade de fornecimento pelo plano de saúde pois são tratamentos de alto custo. Nestes casos, é importante que o paciente esteja munido de conhecimento suficiente para requerer uma Liminar via Advogado Especialista em Direito à Saúde.
A legalidade da negativa baseada no Rol de Procedimentos da ANS
Por muito tempo, as operadoras de saúde utilizaram o Rol de Procedimentos e Eventos em Saúde da ANS como uma lista fechada (taxativa), negando tudo o que não estivesse ali descrito de forma idêntica à solicitação médica. Contudo, este cenário mudou drasticamente com a promulgação da Lei 14.454/2022.
Atualmente, o rol possui caráter exemplificativo. Isso significa que ele representa apenas o “piso” mínimo de cobertura, e não o teto. Se o médico assistente prescrever o DBS fundamentando sua eficácia em evidências científicas, o plano de saúde está obrigado a custear o tratamento, mesmo que as diretrizes de utilização (DUT) da agência reguladora apresentem restrições. A lei brasileira agora protege o consumidor contra a ingerência administrativa das operadoras na decisão clínica.
A abusividade contratual reside no fato de que o plano de saúde aceita cobrir a doença (Parkinson ou distonia, por exemplo), mas tenta restringir os meios necessários para o tratamento. Segundo o entendimento consolidado no Superior Tribunal de Justiça (STJ), é vedado à operadora limitar o tipo de terapêutica utilizada, cabendo exclusivamente ao profissional de saúde a escolha da técnica mais adequada para o caso concreto.

Doenças tratáveis por DBS com cobertura obrigatória
A obrigatoriedade de cobertura da estimulação cerebral profunda não se restringe apenas a uma patologia, mas sim a qualquer condição em que a eficácia do método seja comprovada e o tratamento da doença esteja previsto no contrato. O entendimento jurídico atual é de que a lista de doenças da CID (Classificação Estatística Internacional de Doenças) é o balizador real da cobertura.
- Doença de Parkinson: É a indicação mais comum. O direito à cirurgia se consolida quando o paciente apresenta flutuações motoras que não são mais controladas pelo ajuste da levodopa.
- Distonia: Tanto a forma primária quanto a secundária possuem respaldo para cobertura, especialmente quando a qualidade de vida do paciente é severamente comprometida por contrações musculares involuntárias.
- Tremor essencial: Pacientes que não obtêm sucesso com betabloqueadores ou anticonvulsivantes têm o direito de pleitear o DBS para recuperação da função motora fina.
- Novas fronteiras (TOC e epilepsia): Embora menos comuns nas negativas, o Transtorno Obsessivo-Compulsivo grave e a epilepsia refratária também podem ser objeto de cobertura, desde que preenchidos os requisitos de evidência científica previstos na Lei 14.454/2022.
A justiça brasileira tem sido firme ao declarar que, se a medicina evoluiu para tratar uma patologia coberta através de neuroestimulação, o contrato deve acompanhar essa evolução tecnológica sob pena de obsolescência e quebra da boa-fé objetiva.

Requisitos do laudo médico para evitar glosas e negativas
Um dos maiores erros em processos de solicitação de DBS é a apresentação de laudos médicos genéricos. Para que a estratégia de SEO jurídico e a eficácia processual caminhem juntas, o relatório deve ser um documento robusto de prova pré-constituída.
Um laudo de alta performance para fins judiciais e administrativos deve conter:
- Histórico terapêutico detalhado: Listagem de todos os fármacos já utilizados, dosagens e os motivos da falha (refratariedade ou efeitos colaterais intoleráveis).
- Justificativa da técnica: Por que o DBS é superior a outros tratamentos para aquele paciente específico.
- Descrição do quadro clínico atual: Uso de escalas validadas (como a UPDRS no caso de Parkinson) para demonstrar a gravidade.
- Urgência relativa: Explicação de que a demora no procedimento pode levar ao agravamento irreversível ou a riscos de quedas e acidentes.
A abusividade na escolha dos materiais e da equipe médica
Uma estratégia comum das operadoras de saúde, após serem compelidas a autorizar a cirurgia, é a tentativa de glosa de materiais ou a imposição de marcas de neuroestimuladores de qualidade inferior. Este é o campo dos OPME (Órteses, Próteses e Materiais Especiais).
O Direito da Saúde brasileiro estabelece que a escolha do material é de responsabilidade do médico assistente, desde que devidamente fundamentada. O plano de saúde não pode substituir o eletrodo X pelo Y se o primeiro for o único compatível com a técnica cirúrgica planejada para aquele cérebro específico.
Além disso, há a questão da equipe médica. Muitas vezes, o plano autoriza o hospital, mas não os honorários da equipe de neurocirurgia funcional, alegando que “não são credenciados”. Se a rede credenciada não possuir profissionais com a mesma expertise e qualificação técnica do médico que acompanha o paciente, o plano pode ser obrigado a custear a equipe particular de forma integral, evitando colocar em risco a vida do beneficiário.
Exemplo: Dona Mercedes precisa implantar um neuroestimulador de marca específica que permite futuras ressonâncias magnéticas. O plano nega o material e oferece um modelo antigo, que impediria exames vitais no futuro. Juridicamente, isso é considerado uma violação do direito à saúde e à segurança do paciente, sendo passível de correção judicial imediata.

Como proceder juridicamente diante da negativa: do administrativo à liminar
Quando o paciente recebe a carta de negativa do plano de saúde, o impacto emocional é devastador, mas é neste momento que a estratégia jurídica deve ser executada com precisão técnica. O processo para reverter essa decisão passa por etapas claras, onde a documentação é o alicerce do sucesso.
O primeiro passo é a formalização da negativa. Muitas operadoras dão respostas negativas por telefone ou via canais de atendimento genéricos. O consumidor tem o direito, com base na Resolução Normativa 395 da ANS, de exigir uma resposta por escrito, detalhando o motivo exato da recusa e indicando a cláusula contratual ou a diretriz da ANS em que se baseiam.
Após a negativa formal, o caminho mais eficaz para casos de DBS é o pedido de tutela de urgência, popularmente conhecida como liminar. Como as doenças tratadas por estimulação cerebral profunda são progressivas, o Judiciário entende que o tempo é um fator determinante.
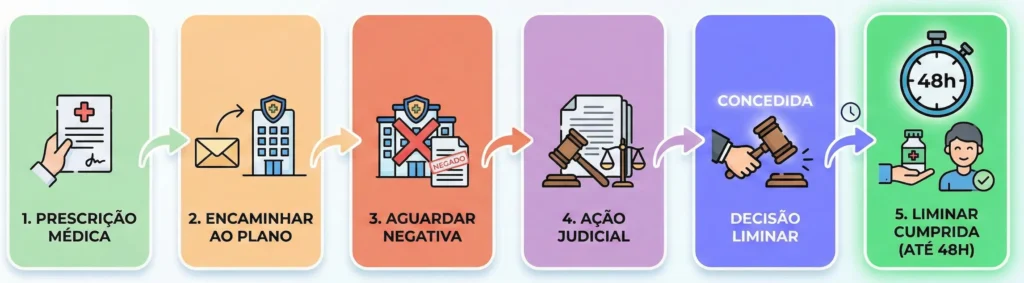
ATENÇÃO: Para o deferimento da liminar, o advogado deve demonstrar o fumus boni iuris (a fumaça do bom direito, baseada na lei e no contrato) e o periculum in mora (o perigo da demora, baseado no risco de agravamento da doença).
O juiz, ao analisar o caso, pode emitir uma decisão em poucas horas ou dias, obrigando o plano de saúde a autorizar e custear todo o procedimento, sob pena de multa diária (astreintes) ou até mesmo o bloqueio de valores nas contas da operadora para garantir o pagamento da cirurgia.

Jurisprudência atualizada e o entendimento dos tribunais superiores
O cenário jurídico para o DBS foi consolidado por meio de anos de debates nos tribunais. Antigamente, as operadoras se apegavam à tese do “rol taxativo” para evitar custos elevados. Entretanto, o Superior Tribunal de Justiça (STJ), em suas decisões mais recentes, pacificou o entendimento de que a natureza do rol da ANS é mitigada.
Com a edição da Lei 14.454/2022, o legislador encerrou a discussão ao determinar que, se houver eficácia científica comprovada, a cobertura é obrigatória. Isso significa que teses defensivas das operadoras, como “ausência de previsão contratual para materiais importados” ou “procedimento não listado para esta CID específica”, perdem força diante da hierarquia das normas.
Os tribunais estaduais também seguem essa linha, reforçando que:
- É abusiva a negativa de cobertura de procedimento médico prescrito por profissional de saúde para tratamento de doença coberta pelo contrato;
- O plano de saúde pode estabelecer quais doenças serão cobertas, mas nunca o tipo de terapêutica que será utilizada para o tratamento.
A importância da prova pericial e do parecer técnico (NAT-JUS)
Em alguns casos, antes de conceder a liminar, o juiz pode solicitar o apoio do NAT-JUS (Núcleo de Apoio Técnico do Judiciário). Trata-se de um órgão composto por profissionais da saúde que emitem pareceres técnicos para auxiliar os magistrados em decisões complexas.
Neste ponto, a qualidade do relatório médico inicial faz toda a diferença. Se o médico assistente já apresentou evidências científicas robustas e demonstrou que as alternativas do rol da ANS foram esgotadas sem sucesso, o parecer do NAT-JUS tende a ser favorável, ratificando a necessidade da cirurgia de DBS.
Responsabilidade civil e indenização por danos morais
A negativa indevida de uma cirurgia de DBS não é apenas um descumprimento contratual; é uma conduta que gera sofrimento profundo e abalo psicológico ao paciente que já se encontra fragilizado por uma doença neurológica.
A jurisprudência brasileira reconhece que a negativa de cobertura em situações de urgência ou de doenças graves ultrapassa o “mero aborrecimento”. Por isso, é comum que as ações judiciais para autorização do DBS incluam pedidos de indenização por danos morais.
O valor da condenação tem caráter punitivo e pedagógico, visando desestimular que a operadora repita a prática abusiva com outros beneficiários.

Dicas práticas para o paciente que busca a cirurgia de DBS
Para além da esfera judicial, o sucesso na obtenção da estimulação cerebral profunda depende de uma organização meticulosa. O paciente e seus familiares devem atuar como gestores de provas desde o primeiro momento da indicação cirúrgica.
- Documente todas as comunicações: Salve e-mails, protocolos de atendimento telefônico e mensagens de aplicativos. Se o plano solicitar documentos complementares, envie-os imediatamente e guarde o comprovante de recebimento.
- Verifique a carência: Embora doenças graves tenham prazos específicos, o DBS geralmente é solicitado após o período de carência contratual (24 meses para doenças preexistentes). Se a urgência for caracterizada, o prazo de carência para urgência e emergência é de apenas 24 horas.
- Consulte um especialista em Direito da Saúde: O Direito à Saúde possui nuances que um advogado generalista pode desconhecer, como as atualizações constantes das resoluções da ANS e as teses específicas de neurocirurgia funcional.
A importância do acompanhamento pós-operatório e o custeio pelo plano
A obrigação do plano de saúde não se encerra com o término da cirurgia. O tratamento por DBS exige ajustes constantes no neuroestimulador (programações) e, eventualmente, a troca da bateria do gerador de pulsos.
A justiça entende que o tratamento é contínuo. Portanto, todas as consultas de programação de DBS e as futuras para substituição de componentes (seja por fim da vida útil da bateria ou intercorrências técnicas) devem ser custeadas pela operadora.
Negar a manutenção do sistema é equivalente a negar o próprio tratamento inicial, o que é vedado pelo princípio da continuidade da assistência à saúde.
Perguntas Frequentes: Cirurgia DBS e Planos de Saúde
1. O plano de saúde é obrigado a cobrir a cirurgia de DBS (Estimulação Cerebral Profunda)?
Sim. Desde que haja indicação médica fundamentada, os planos de saúde são obrigados a cobrir o procedimento. Embora as operadoras muitas vezes aleguem que o tratamento não consta no rol da ANS para determinadas patologias, a Justiça entende que, se a doença é coberta pelo contrato, o tratamento mais moderno indicado pelo médico também deve ser.
2. O que fazer se o plano de saúde negar a cobertura da cirurgia?
O primeiro passo é solicitar a negativa por escrito. Com esse documento em mãos e o relatório médico detalhado, você pode ingressar com uma ação judicial com pedido de liminar. A liminar é uma decisão rápida que pode obrigar o plano a autorizar a cirurgia em poucos dias, dada a urgência do tratamento.
3. Quais documentos são essenciais para garantir o direito à cirurgia DBS?
Para fortalecer sua estratégia jurídica e evitar negativas, você precisará de:
Relatório médico detalhado explicando a necessidade do DBS e o falha de tratamentos anteriores;
Cópia do contrato do plano de saúde;
Comprovantes de pagamento das mensalidades;
Protocolos de atendimento e a carta de negativa da operadora.
4. O plano de saúde pode escolher a marca dos eletrodos e do gerador (marcapasso)?
Não. A escolha do material mais adequado para o quadro clínico do paciente cabe exclusivamente ao médico assistente. O plano de saúde não pode intervir na decisão técnica do profissional nem impor materiais de qualidade inferior que possam comprometer o sucesso da neurocirurgia.
5. É necessário esperar o “período de carência” para realizar a cirurgia de DBS?
Depende. Para doenças preexistentes, o prazo de carência pode ser de até 24 meses. No entanto, se o quadro clínico for caracterizado como urgência ou emergência pelo médico (risco de danos irreparáveis), o prazo de carência é reduzido para 24 horas, conforme a Lei dos Planos de Saúde.
Conclusão: a soberania da vida sobre o lucro
Em suma, a cirurgia de DBS pelo plano de saúde é um direito sólido, amparado por uma legislação que evoluiu para proteger o elo mais fraco da corrente: o paciente. A tentativa das operadoras de transformar o Rol da ANS em uma barreira intransponível não encontra mais respaldo legal desde a reforma trazida pela Lei 14.454/2022.
Se você possui a indicação médica e recebeu uma negativa, saiba que o sistema jurídico brasileiro está estruturado para garantir que a tecnologia médica seja aplicada em favor da sua vida e dignidade. O caminho para a recuperação da autonomia motora e da qualidade de vida passa, muitas vezes, pela coragem de buscar o Judiciário para fazer valer o que foi contratado.
OPINIÃO DO ADVOGADO VINÍCIUS MACHADO: A pessoa que necessita fazer uso do DBS pelo Plano de Saúde, busca o tratamento porque se encontra em uma condição de saúde séria. Se o médico prescreveu este tipo de tratamento, você tem o direito de fazer o uso. Você vai observar, durante a batalha travada com o sistema de saúde que vários funcionários tentarão te influenciar a não buscar o cumprimento da lei.
Diariamente encontro no escritório clientes dizendo que os atendentes do plano disseram que “não compensa contratar advogado” e “você vai entrar com ação, vai perder e terá que pagar” ou “o plano tem tratamentos tão bons quanto o que foi prescrito”.
Tais afirmações são realizadas por pessoas que não estão vivenciando a luta após um diagnóstico. Somente você e seu médico sabem quais tratamentos devem ser realizados. Caso você opte por manter o tratamento que seu médico prescreveu, seja com o DBS ou outro, saiba que há um advogado especialista e experiente em ações de Saúde pronto para te ajudar.
Ao deixar o Plano de Saúde dominar a situação negando o fornecimento, e não questionar, você assume o risco de realizar tratamento diverso do que o seu médico assistente indicou (ou o risco de não realizar tratamento algum).
Para eles isso significará redução de despesas. Para você pode significar o agravamento do quadro e a perda da saúde.
“Não deixe que escolham por você. Fale com nossa equipe agora pelo WhatsApp.”
Escrito por:

Vinícius Machado | OAB/SP 411.228
Advogado Especialista em Direito à Saúde, fundador do Observatório de Direito à Saúde, o Dr. Vinícius Machado une a técnica jurídica à vivência prática adquirida nos setores de Farmácia Hospitalar e Nutrição Hospitalar, permitindo uma análise científica diferenciada em casos de medicamentos de alto custo.
Formação: Graduado pela UNIMEP, pós-graduado pela PUCRS e em constante atualização para Mestrado
Expertise: Especialista em negativas de tratamentos oncológicos, cirurgias e defesa da neurodiversidade (TEA e Paralisia Cerebral).
Liderança: Vice-Presidente da Associação Blue Angel e Membro da Comissão de Direito à Saúde da OAB Piracicaba.

Advogado Especialista em Direito à Saúde, fundador do Observatório de Direito à Saúde, o Dr. Vinícius Machado une a técnica jurídica à vivência prática adquirida nos setores de Farmácia Hospitalar e Nutrição Hospitalar, permitindo uma análise científica diferenciada em casos de medicamentos de alto custo.
Formação: Graduado pela UNIMEP, pós-graduado pela PUCRS e em constante atualização para Mestrado
Expertise: Especialista em negativas de tratamentos oncológicos, cirurgias e defesa da neurodiversidade (TEA e Paralisia Cerebral).
Liderança: Vice-Presidente da Associação Blue Angel e Membro da Comissão de Direito à Saúde da OAB Piracicaba.