Em 2026, não restam dúvidas jurídicas: a cirurgia plástica reparadora é parte integrante do tratamento oncológico. A negativa de reconstrução mamária pelo plano de saúde sob o pretexto de “fim estético” é um ato ilícito e passível de indenização.
Se você recebeu a negativa de reconstrução mamária pelo plano de saúde ou a negativa de mastectomia pelo plano de saúde, neste artigo você vai descobrir o que deve fazer. Não passe por essa situação sem auxílio. Um advogado especialista e experiente em Direito à Saúde pode te orientar e fazer você poupar dinheiro e tempo de vida.
Veja o exemplo abaixo:
Fernanda faria a retirada da mama direita. Seu cirurgião planejou colocar um expansor na mesma cirurgia para preparar a pele para a prótese. O plano autorizou a mastectomia (retirada), mas negou o expansor, dizendo que “reconstrução mamária é um segundo procedimento eletivo”. Fernanda entraria na sala de cirurgia para sair mutilada, quando a lei lhe garantia sair reconstruída.
Neste artigo, explicamos seus direitos sobre próteses, cirurgias preventivas e a harmonização das mamas.
Receba nossas notícias por e-mail: Cadastre aqui seu endereço eletrônico para receber nossas matérias diariamente
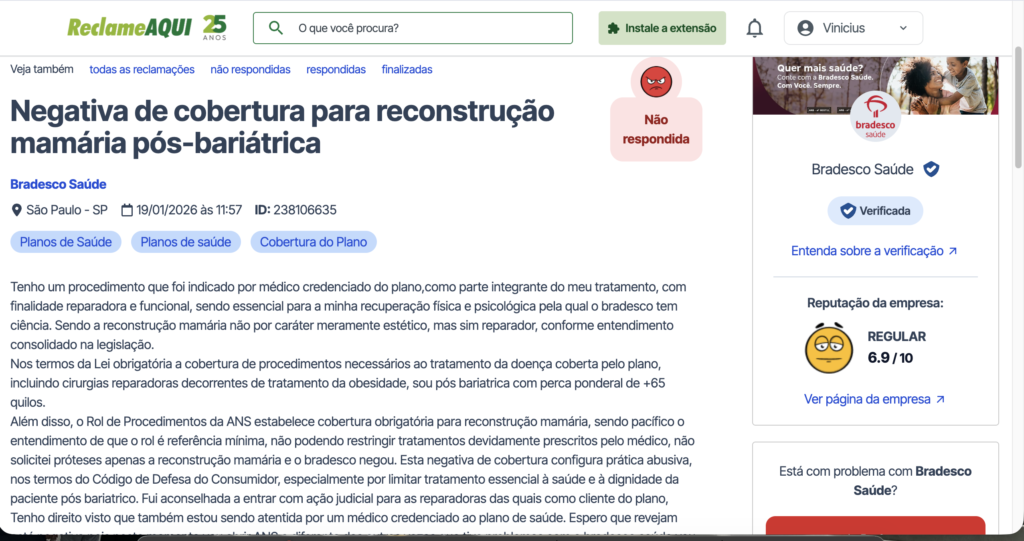
Se você está lendo até aqui, significa que talvez você possa estar lutando para conseguir e reconstrução mamária pelo plano de saúde. É importante que você saiba que você não está sozinha. Além de você outras pessoas também estão vivenciando essa luta. Para comprovar, fizemos uma busca no ReclameAqui e visualizamos, na data de publicação deste artigo diversas reclamações ao pesquisar por “reconstrução mamária pelo plano de saúde”.
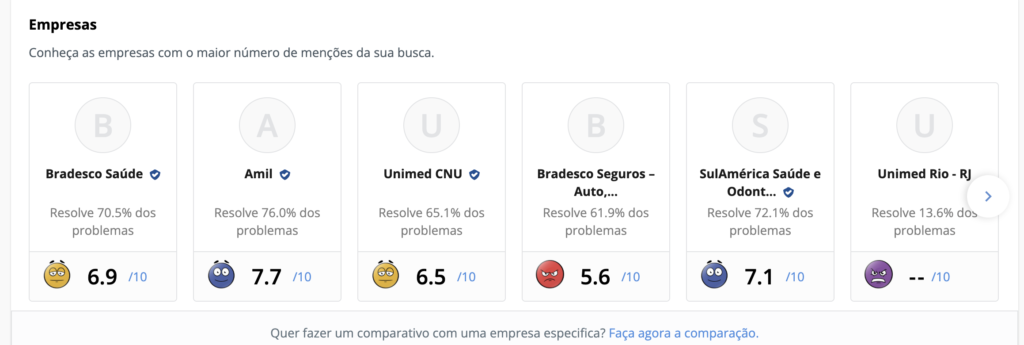
Além disso, os planos com maior quantidade de reclamações na data de publicação desse artigo podem ser vistos na imagem abaixo:
Quer acessar um guia completo para a mulher com câncer de mama atualizado em 2026? Clique aqui
Reconstrução mamária pelo plano de saúde Imediata é um direito garantido por Lei
A reconstrução mamária pelo plano de saúde deve ser imediata. Ela deve ser realizada preferencialmente no mesmo ato cirúrgico da mastectomia, conforme determina a Lei 12.802/2013 e a Lei 9.656/98. Isso significa que, se houver condições clínicas, a paciente tem o direito de acordar da anestesia já com a reconstrução mamária (ou com o processo iniciado), evitando o trauma de viver com a cicatriz exposta.
A reconstrução mamária imediata não é apenas uma questão de beleza; estudos mostram que ela melhora significativamente a resposta imunológica e a recuperação psicológica da paciente.
Lei 12.802/2013: O fim da espera para “se sentir inteira”
Esta lei foi um marco. Antes dela, os planos (e o SUS) empurravam a reconstrução para “um momento futuro”, que muitas vezes demorava anos. Hoje, a regra é a continuidade. Se o câncer exigiu a retirada, o plano deve garantir a reposição.
- E se não der para fazer na hora? Se o médico avaliar que é perigoso reconstruir no mesmo dia (por inflamação ou risco de infecção), o plano continua obrigado a cobrir a cirurgia assim que a paciente tiver condições clínicas, sem carências ou novos prazos de espera.
Prótese, Expansor ou Retalho: Quem escolhe é o cirurgião
Existem várias técnicas: silicone direto, expansor (que estica a pele aos poucos) ou retalho miocutâneo (usar músculo das costas ou abdômen). Muitas vezes, o plano quer pagar a técnica mais barata (silicone simples), mas o médico prescreve a mais complexa (retalho) porque a paciente fez radioterapia e a pele não aguenta o peso da prótese.
Atenção: O plano não pode interferir na técnica cirúrgica. Se o cirurgião plástico prescrever expansor importado ou uso de malha biológica, a operadora deve custear.
Simetrização da mama saudável (Contralateral)
A simetrização é o procedimento cirúrgico realizado na mama sadia (oposta à do câncer) para garantir que ambas fiquem com o mesmo tamanho, formato e posição após a reconstrução. Os tribunais entendem que a reconstrução mamária não visa apenas “preencher um espaço”, mas restabelecer a harmonia corporal. Deixar a paciente com mamas assimétricas gera dano estético e psicológico, o que obriga o plano de saúde a custear a plástica também na mama não afetada.
Não se trata de vaidade, mas de saúde estética. Uma grande diferença de peso entre as mamas pode causar dores na coluna e problemas posturais, além do impacto devastador na autoestima.
O conceito de “saúde estética”: Por que ficar com mamas diferentes gera dano
Muitas vezes, ao reconstruir a mama doente com uma prótese de silicone, ela fica firme e alta. A mama natural, por ação do tempo ou amamentação, pode estar mais caída (ptose). Se o plano negar a simetrização (mastopexia ou colocação de prótese na mama saudável), a mulher ficará com o corpo deformado. A regra em 2026: A Lei 12.802/2013 determina a “reconstrução mamária”. A jurisprudência interpreta que reconstruir implica em deixar simétrico. Portanto, o plano deve pagar próteses, suspensão (lifting) ou redução na mama sadia para igualar o resultado.
Mastectomia preventiva (profilática): O “efeito Angelina Jolie”
A Mastectomia Profilática Bilateral é a retirada das mamas saudáveis em pacientes com alto risco genético comprovado (mutação BRCA1/BRCA2 ou histórico familiar forte), visando reduzir drasticamente as chances de desenvolver câncer. Desde que o caso da atriz Angelina Jolie popularizou o procedimento, os planos de saúde tentam negar a cobertura alegando que “não há doença preexistente”, mas o Superior Tribunal de Justiça (STJ) considera essa negativa abusiva.
A lógica jurídica é irrefutável: a medicina preventiva é sempre preferível à curativa. Negar a cirurgia preventiva é condenar a paciente a esperar o câncer aparecer para só então tratar (o que é muito mais caro e arriscado).
Quando a cirurgia em órgão sadio é obrigatória
Para exigir essa cobertura, não basta o medo da doença. É necessário um Laudo Técnico robusto, geralmente acompanhado de:
- Teste genético positivo: Confirmando a mutação hereditária.
- Laudo do Mastologista e Geneticista: Atestando que o risco de desenvolver câncer ao longo da vida é altíssimo (podendo chegar a 85%).
Se esses documentos forem apresentados, o plano é obrigado a custear a mastectomia bilateral e a reconstrução imediata com próteses, mesmo que a paciente nunca tenha tido câncer.
Exemplo: Carla viu a mãe e a tia morrerem de câncer de mama jovens. Fez o teste e descobriu que tem a mutação BRCA1. O plano negou a cirurgia preventiva dizendo ser “estética”. O juiz concedeu a liminar em 48h, afirmando que a “bomba relógio genética” justifica a intervenção imediata para preservar a vida.
Negativas comuns de materiais e técnicas
Muitas vezes, a operadora autoriza a cirurgia, mas nega os materiais essenciais solicitados pelo médico, alegando que “o contrato só cobre material nacional” ou que “a dermopigmentação é procedimento estético não coberto”. Essas negativas parciais são abusivas, pois descaracterizam a prescrição médica e impedem o resultado funcional e estético adequado, violando o princípio da restituição integral da saúde.
O plano não pode dar o “carro sem rodas”. Se autorizou a reconstrução, deve autorizar os meios para que ela seja bem-feita.
“Não cobrimos prótese importada”
É comum o cirurgião prescrever uma marca específica de prótese (ex: Mentor, Motiva, Polytech) por suas características de aderência, formato ou menor risco de contratura capsular. O plano nega e oferece uma “similar nacional” mais barata.
A Realidade Jurídica 2026: O Superior Tribunal de Justiça (STJ) entende que cabe ao médico a escolha do material mais adequado ao caso do paciente. Se o cirurgião justificou tecnicamente por que aquela prótese importada é necessária para o seu biotipo ou histórico de rejeição, o plano é obrigado a custear. A operadora não pode interferir na técnica médica visando lucro.
Dermopigmentação (Tatuagem da aréola): O toque final da cobertura
A reconstrução da mama não termina no volume. A criação do complexo aréolo-mamilar (mamilo e aréola) é fundamental para que a mama pareça uma mama, e não apenas um “montículo”. A micropigmentação paramédica (tatuagem que desenha a aréola 3D) consta no Rol da ANS como cobertura obrigatória para pacientes oncológicas.
A reconstrução mamária não é um favor, é a devolução da dignidade roubada pelo câncer. Em 2026, a lei blinda a mulher contra o preconceito de que “querer se sentir bonita é futilidade”. Se você tem a indicação médica para reconstruir, simetrizar ou prevenir, o plano de saúde tem o dever de pagar. Não aceite sair da luta contra o câncer com cicatrizes que poderiam ser evitadas.
Lembre-se: O artigo que você está lendo deve ser usado meramente para fins informativos. Não se trata de recomendação jurídica ou médica. Cada caso deve ser analisado minuciosamente por profissional do Direito e da Saúde experientes. Desconfie de qualquer promessa de resultado.
OPINIÃO DO ADVOGADO VINÍCIUS MACHADO: A mulher quando se depara com um diagnóstico de câncer de mama fica extremamente fragilizada e o sistema privado de saúde (planos de saúde) se beneficiam da fragilidade e negam a reconstrução das mamas alegando ser tratamento estético. Diariamente vemos situações parecidas no escritório. Não deixe de agir.
Ao deixar o plano de saúde dominar a situação, você assume o risco de realizar tratamento diverso do que o seu médico assistente indicou. Para o plano isso significará redução de despesas. Para você pode significar o agravamento do quadro e a perda da saúde.
“Não deixe o plano escolher por você. Fale com nossa equipe agora pelo WhatsApp.”

Advogado Especialista em Direito à Saúde, fundador do Observatório de Direito à Saúde, o Dr. Vinícius Machado une a técnica jurídica à vivência prática adquirida nos setores de Farmácia Hospitalar e Nutrição Hospitalar, permitindo uma análise científica diferenciada em casos de medicamentos de alto custo.
Formação: Graduado pela UNIMEP, pós-graduado pela PUCRS e em constante atualização para Mestrado
Expertise: Especialista em negativas de tratamentos oncológicos, cirurgias e defesa da neurodiversidade (TEA e Paralisia Cerebral).
Liderança: Vice-Presidente da Associação Blue Angel e Membro da Comissão de Direito à Saúde da OAB Piracicaba.