O direito ao home care pelo SUS é uma extensão do direito fundamental à saúde, garantido pela Constituição Federal de 1988. Se você tiver um pedido médico indicando Home Care e tiver recebido a negativa do SUS, procure um advogado especialista e experiente em Direito à Saúde para fazer uma ação com pedido de liminar.
Quando um paciente não possui recursos financeiros para custear o tratamento e sua condição clínica exige cuidados que podem ser realizados em domicílio, o Estado tem o dever jurídico de fornecer toda a estrutura necessária, desde a equipe técnica até os insumos e equipamentos de suporte à vida. A assistência domiciliar no sistema público não é uma escolha política discricionária, mas uma obrigação vinculada à preservação da vida e da dignidade da pessoa humana.

O direito fundamental à saúde e o home care no SUS
O alicerce jurídico que sustenta o fornecimento de home care pelo Sistema Único de Saúde (SUS) encontra-se no Artigo 196 da Constituição Federal, que define a saúde como um “direito de todos e dever do Estado”. No contexto da assistência domiciliar, esse dever manifesta-se na obrigação de garantir que o tratamento de saúde seja contínuo, integral e digno. O Poder Judiciário brasileiro não enxerga o home care como um luxo ou uma conveniência familiar, mas como uma modalidade de internação que visa, simultaneamente, a recuperação do paciente e a desospitalização segura, diminuindo a pressão sobre o sistema hospitalar.
Veja o exemplo: Imagine a família de Dona Francisca, uma paciente de 80 anos com sequelas graves de uma pneumonia aspirativa, internada em um hospital público lotado. Os médicos dão a “alta hospitalar”, mas alertam que ela precisa de oxigênio contínuo, aspiração de vias aéreas e fisioterapia respiratória diária. Sem condições de pagar por esses serviços, a família se vê desamparada diante de uma alta que, na prática, é uma sentença de morte sem o suporte adequado. Aqui, o SUS deve intervir não apenas por caridade, mas por imposição constitucional, instalando o suporte na residência da paciente.

A fundamentação jurídica para esses casos baseia-se no princípio da Dignidade da Pessoa Humana e no conceito do Mínimo Existencial. O Estado não pode alegar simples falta de previsão orçamentária (a chamada “Reserva do Possível”) quando o que está em jogo é a sobrevivência ou a integridade física do cidadão. A assistência domiciliar no SUS, portanto, é uma ferramenta de humanização que retira o paciente do risco de infecções hospitalares — causadas por bactérias multirresistentes comuns em ambientes de internação prolongada — e o devolve ao convívio familiar com o suporte técnico necessário para a manutenção de sua saúde.
Além disso, a Lei 8.080/90, que regula o SUS em todo o território nacional, estabelece no seu Artigo 7º o princípio da integralidade da assistência. Isso significa que o atendimento deve ser um conjunto articulado e contínuo de ações e serviços, preventivos e curativos, em todos os níveis de complexidade. Se o nível de complexidade do paciente exige suporte domiciliar, o sistema público deve se organizar para provê-lo, seja através de equipes próprias ou do custeio de serviços terceirizados por ordem judicial. O direito à saúde é absoluto e deve ser garantido independentemente de entraves burocráticos.
O Tema 106 do STJ e o fornecimento de tratamentos não padronizados
Um dos maiores desafios jurídicos para a obtenção de home care pelo SUS reside no fato de que este serviço nem sempre está incluído nas tabelas de procedimentos padronizados pelo Ministério da Saúde para todos os municípios. Para resolver as controvérsias sobre o fornecimento de medicamentos e tratamentos fora das listas oficiais (como o RENAME), o Superior Tribunal de Justiça (STJ) fixou o Tema Repetitivo 106.
Embora o Tema 106 tenha nascido da discussão sobre medicamentos, seus requisitos são aplicados por analogia à assistência domiciliar de alta complexidade. Para que o cidadão tenha direito ao home care custeado pelo Estado quando este não é oferecido voluntariamente pela rede local, o Judiciário exige o preenchimento cumulativo de três requisitos:
- Comprovação da imprescindibilidade do tratamento: É necessário um laudo médico fundamentado e circunstanciado, expedido pelo médico que assiste o paciente, atestando que o home care é indispensável e que outras alternativas oferecidas pelo SUS não são eficazes para aquele caso. O laudo deve ser claro ao demonstrar que a ausência do home care levará ao agravamento clínico ou ao óbito.
- Incapacidade financeira do paciente/família: Deve-se demonstrar que o custo do home care é incompatível com a renda familiar, de modo que o custeio próprio comprometeria o sustento básico (mínimo existencial). A justiça utiliza frequentemente o critério de hipossuficiência econômica para validar este ponto.
- Existência de registro na ANVISA (para insumos): Caso o home care envolva medicamentos ou equipamentos específicos, estes devem possuir registro nos órgãos de vigilância sanitária. Isso garante que o Estado não seja compelido a fornecer tratamentos experimentais ou sem comprovação científica de segurança.
A aplicação desses critérios traz segurança jurídica e evita que o Judiciário conceda tratamentos meramente experimentais, focando naquilo que é vital para a sobrevivência digna do enfermo. O cumprimento desses requisitos é o que separa uma ação judicial bem-sucedida de uma negativa imediata.
Responsabilidade solidária: União, Estados ou Municípios?
Uma dúvida comum das famílias e até de advogados iniciantes é: contra quem devo entrar com a ação para conseguir o home care? A resposta está consolidada pelo Supremo Tribunal Federal (STF) através da tese da Responsabilidade Solidária dos entes federados (Tema 793 do STF).
De acordo com o entendimento do STF, o funcionamento do Sistema Único de Saúde é de responsabilidade comum da União, dos Estados, do Distrito Federal e dos Municípios. Isso significa que o cidadão pode escolher demandar contra qualquer um deles, ou contra todos simultaneamente. Não existe uma “hierarquia” que desonere um ente em favor do outro quando o assunto é o direito à vida.
Na prática do home care pelo SUS, essa solidariedade é fundamental porque:
- O Município: Geralmente é o responsável pela execução direta da atenção básica e por programas como o “Melhor em Casa”.
- O Estado: Possui maior capacidade financeira e operacional para custear equipamentos de alta complexidade e equipes de enfermagem 24h em casos graves.
- A União: Detém o orçamento federal e pode ser chamada a suplementar os custos ou fornecer medicamentos e insumos de raríssima aquisição.
Portanto, se o Município nega o serviço alegando falta de verba, o Estado ou a União podem ser compelidos judicialmente a assumir a obrigação ou a transferir os fundos necessários. A burocracia federativa e a divisão de competências administrativas internas do SUS não podem ser opostas ao cidadão como barreira para o acesso ao tratamento de saúde essencial.
PAD (Programa de Atendimento Domiciliar) vs. Home Care de Alta Complexidade
No âmbito do Sistema Único de Saúde, existe o Serviço de Atenção Domiciliar (SAD), popularmente conhecido pelo programa “Melhor em Casa“. É fundamental que o cidadão e os profissionais do Direito compreendam que o PAD (Programa de Atendimento Domiciliar) oferecido administrativamente pelo SUS costuma ter limitações técnicas severas que o diferenciam do conceito jurídico e clínico de Home Care de Alta Complexidade.
O “Melhor em Casa” é regido pela Portaria nº 825/2016 do Ministério da Saúde e foca na reabilitação, cuidados paliativos e humanização do atendimento. Geralmente, ele oferece visitas periódicas de equipes multidisciplinares (médicos, enfermeiros, fisioterapeutas), mas não contempla a presença de um técnico de enfermagem por 12h ou 24h. O programa é desenhado para pacientes que possuem suporte familiar capaz de realizar os cuidados básicos no intervalo entre as visitas.
A judicialização ocorre justamente quando o quadro clínico do paciente extrapola o que o programa administrativo oferece. Se o paciente depende de ventilação mecânica invasiva, alimentação por sonda gástrica com risco de aspiração, ou de cuidados que exigem monitoramento técnico constante para evitar paradas respiratórias, as visitas pontuais do “Melhor em Casa” tornam-se insuficientes. Nesses casos, o Judiciário é provocado para obrigar o Estado a fornecer o suporte hospitalar pleno dentro da residência, o que inclui o custeio de profissionais fixos ao lado do leito, algo que raramente é concedido pela via administrativa comum sem uma ordem judicial.
A importância do laudo médico da rede pública (ou particular)
Para processar o Estado e buscar o home care pelo SUS, a prova técnica é o “coração” do processo. Existe um debate recorrente sobre a necessidade de o laudo ser emitido exclusivamente por um médico da rede pública. Embora alguns magistrados priorizem o laudo do médico do SUS por presunção de imparcialidade e conhecimento da realidade da rede, o Supremo Tribunal Federal e o STJ já flexibilizaram esse entendimento.
O que realmente importa para a segurança jurídica e para o convencimento do juiz é a qualidade e a fundamentação do laudo, independentemente de o médico ser público ou particular. Um laudo eficaz para obter home care deve conter:
- O diagnóstico completo (CID-10): Descrição detalhada da patologia e do histórico clínico.
- A justificativa da desospitalização: Explicar por que o hospital não é mais o local ideal (ex: risco de infecção hospitalar), mas por que a residência precisa de suporte técnico para não haver retrocesso clínico.
- A prescrição minuciosa: Indicar a necessidade de enfermagem (especificando se é 12h ou 24h), fisioterapia (frequência semanal), fonoaudiologia, acompanhamento de nutricionista, dieta enteral e todos os equipamentos necessários (aspirador, oxigênio, ventilador).
- O risco da omissão: Declarar expressamente os riscos que o paciente corre caso o serviço não seja instalado imediatamente (morte súbita, pneumonia aspirativa, agravamento de escaras).
Quando o laudo é emitido por médico particular, é recomendável juntar documentos que comprovem que o paciente tentou atendimento na rede pública e não obteve êxito, ou que a gravidade do caso impunha uma análise célere que o sistema administrativo não conseguiu prover.
O “custo-efetividade” e a reserva do possível
Em quase todas as ações judiciais para obtenção de home care pelo SUS, o Estado apresenta a defesa baseada na cláusula da “Reserva do Possível”. Este argumento sustenta que o Poder Público não possui recursos financeiros ilimitados e que o atendimento individualizado de alto custo poderia comprometer o orçamento destinado à coletividade e a outros programas de saúde.
No entanto, o argumento do “custo-efetividade” tem sido utilizado pelos tribunais e por peritos judiciais para derrubar essa tese estatal. Estudos técnicos demonstram que a manutenção de um paciente em home care costuma ser consideravelmente mais barata para o erário público do que a manutenção do mesmo paciente em um leito de Unidade de Terapia Intensiva (UTI) ou enfermaria hospitalar. No hospital, os custos fixos com hotelaria, esterilização, grandes equipes de apoio e o alto valor da “diária hospitalar” são elevadíssimos.
Ao transferir o paciente para casa com suporte técnico especializado, o Estado:
- Libera um leito hospitalar para casos agudos ou cirúrgicos, diminuindo a fila de espera.
- Reduz os custos com complicações decorrentes de infecções hospitalares multirresistentes.
- Otimiza a aplicação do recurso público, oferecendo um tratamento mais digno por um valor global menor.
O Judiciário brasileiro, seguindo a jurisprudência do STF, entende que a Reserva do Possível não pode ser invocada se o Estado não demonstrar objetivamente que a concessão daquele direito levaria ao colapso das contas públicas. O direito ao “mínimo existencial” — a base de saúde necessária para que a vida humana continue — prevalece sobre alegações genéricas de falta de verba orçamentária.
Insumos e medicamentos no home care público
A assistência domiciliar no SUS não se resume à presença de profissionais de saúde. Para que o tratamento seja viável e seguro, o sistema público deve fornecer o “kit de sobrevivência” completo. Frequentemente, as Secretarias de Saúde concedem a visita médica, mas negam os insumos básicos, o que torna o direito à saúde inócuo na prática. A cobertura integral judicialmente exigida deve abranger:
- Dietas Enterais e Suplementos: Essenciais para pacientes com disfagia (dificuldade de engolir) ou que fazem uso de sondas. O custo dessas dietas é proibitivo para famílias de baixa renda e o Estado tem o dever de fornecê-las como parte do tratamento.
- Materiais de Higiene e Curativos: Fraldas geriátricas e coberturas especiais (placas de hidrocoloide) para tratar escaras. No home care de alta complexidade, a demanda por esses itens é técnica é essencial para evitar sepse (infecção generalizada).
- Equipamentos de Suporte: Cilindros de oxigênio, concentradores portáteis, aspiradores de secreção, ventiladores mecânicos (CPAP/BiPAP) e camas hospitalares motorizadas para evitar aspiração e facilitar o manejo do paciente.
- Medicamentos: Todos os remédios prescritos para o tratamento da doença base e das complicações do paciente domiciliar. Medicamentos que não constam nas listas básicas (REMUME) devem ser fornecidos desde que preenchidos os requisitos do Tema 106 do STJ.
A falta de um único insumo (como uma sonda de aspiração ou um filtro para o ventilador) pode levar o paciente de volta à urgência hospitalar em poucas horas, gerando um custo operacional muito maior ao Estado e um risco imensurável de morte ao cidadão.

Passo a passo para processar o Estado por assistência domiciliar
Quando a via administrativa falha — ou seja, quando o posto de saúde, o serviço “Melhor em Casa” ou a Secretaria de Saúde negam o pedido ou oferecem um serviço insuficiente para a gravidade do caso — a judicialização torna-se o único caminho. O processo contra o Poder Público possui ritos específicos:
- Busca por Assistência Jurídica: O cidadão deve procurar um advogado especializado em Direito à Saúde para construir as teses de bioética e enfrentar as defesas do Estado.
- Ação de Obrigação de Fazer com Pedido de Liminar: O instrumento jurídico é a ação ordinária com pedido de tutela de urgência (Art. 300 do CPC). O objetivo é que o juiz expeça uma ordem imediata (liminar) obrigando o Estado a instalar o home care em prazos curtíssimos (24h a 48h), sob pena de multa diária (astreintes) ou bloqueio direto de verbas públicas nas contas do Estado (sequestro de verbas) para custear o serviço em empresa privada de home care.
A liminar funciona da seguinte forma:
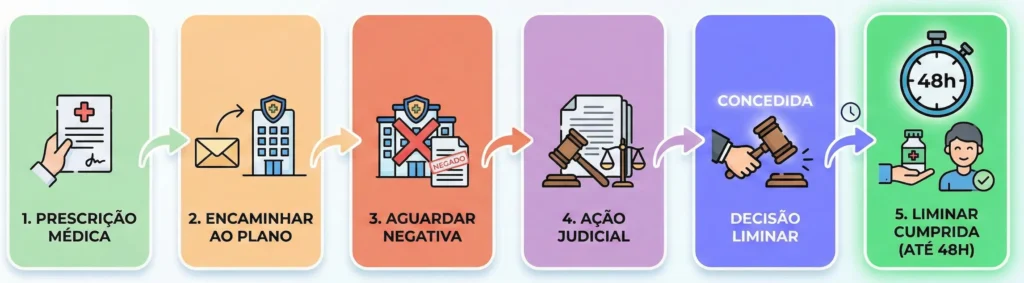
- O Papel do Ministério Público: Em casos envolvendo idosos ou crianças, o Ministério Público atua como fiscal da lei, reforçando o pedido de proteção à vida e garantindo que o interesse do vulnerável prevaleça.
- Cumprimento e Monitoramento: Uma vez deferida a liminar, é necessário monitorar o cumprimento. Caso o Estado demore a contratar a empresa ou a fornecer os insumos, o advogado deve peticionar imediatamente informando o descumprimento para que o juiz aplique medidas coercitivas mais severas.
FAQ: Home Care pelo SUS (Assistência Domiciliar Gratuita)
1. O SUS é obrigado a fornecer o serviço de Home Care?
Sim. O direito à saúde é um dever do Estado, e o SUS possui o Programa Melhor em Casa (Serviço de Atenção Domiciliar – SAD) para atender pacientes que necessitam de cuidados hospitalares em domicílio. Se o paciente preenche os requisitos clínicos, o Estado deve garantir a assistência.
2. Quais são os critérios para ter direito ao Home Care pelo SUS?
O paciente deve apresentar um quadro clínico que exija cuidados intensivos ou reabilitação que possam ser realizados em casa, possuir estabilidade hemodinâmica e ter um cuidador identificado (geralmente um familiar) disponível 24h.
3. Como solicitar o Home Care (Melhor em Casa) na rede pública?
A solicitação deve partir da equipe médica que acompanha o paciente, seja no hospital (para desospitalização) ou via Unidade Básica de Saúde (UBS). O médico emite um laudo detalhando a necessidade de suporte multiprofissional domiciliar.
4. O que o SUS deve fornecer no atendimento domiciliar?
O suporte deve ser integral, incluindo visitas de médicos, enfermeiros, fisioterapeutas, além do fornecimento de medicamentos, oxigenoterapia, dietas enterais e todos os insumos necessários (gaze, luvas, sondas).
5. O Estado pode negar o Home Care alegando falta de verba ou de equipe?
Não. A insuficiência de recursos financeiros ou humanos não é justificativa legal para negar um tratamento essencial à vida e à dignidade humana. Nessas situações, o Poder Judiciário pode intervir para garantir o direito.
6. É possível conseguir Home Care pelo SUS se a cidade não tiver o Programa Melhor em Casa?
Sim. Se o município ou estado não dispõe da equipe do programa, mas o paciente tem indicação médica, o ente público pode ser obrigado judicialmente a contratar uma empresa privada para prestar o serviço.
7. O SUS deve fornecer equipamentos de suporte à vida, como ventiladores mecânicos, em casa?
Sim. Para pacientes que necessitam de ventilação mecânica invasiva ou não invasiva, o SUS deve disponibilizar os aparelhos e a manutenção necessária para que o tratamento ocorra com segurança no domicílio.
8. O que fazer em caso de negativa de assistência domiciliar pelo SUS?
O primeiro passo é obter o relatório médico e a negativa formal da secretaria de saúde. Com esses documentos, o paciente pode recorrer à Defensoria Pública ou a um advogado especialista para ingressar com uma ação judicial com pedido de liminar.
9. Qual a diferença entre Home Care e o atendimento da Estratégia Saúde da Família (Postinho)?
O Home Care do SUS (SAD) é destinado a casos de maior complexidade que substituiriam uma internação hospitalar, enquanto a Saúde da Família foca em prevenção e acompanhamento de rotina.
10. Quanto tempo leva para a justiça obrigar o SUS a fornecer o Home Care?
Em situações de risco iminente ou necessidade de alta hospitalar urgente, o pedido de liminar pode ser analisado pelo juiz em poucas horas ou dias, visando garantir a continuidade do tratamento sem interrupções.
Assim como você se interessou pela leitura de Home Care pelo SUS, certamente você se interessará pela leitura de Home Care pelo Plano de Saúde, liminar de Home Care e Perguntas frequentes. Clique nos respectivos links e aumente seu conhecimento sobre o assunto.
A vida acima da burocracia
O home care pelo SUS não é apenas uma política pública de saúde acessória, mas uma imposição do Estado Democrático de Direito que prioriza a vida sobre a burocracia. A resistência do Poder Público em fornecer assistência domiciliar completa muitas vezes se baseia em uma visão puramente contábil e de curto prazo, ignorando os benefícios humanos e econômicos da desospitalização.
A jurisprudência brasileira amadureceu para entender que o orçamento público deve servir à dignidade humana, e não o contrário. Ao garantir que um paciente receba cuidados técnicos em seu lar, o Judiciário assegura que o princípio da integralidade do SUS seja cumprido na sua forma mais humana. Com a documentação correta, um laudo médico robusto e a estratégia jurídica adequada, o acesso à internação domiciliar gratuita é um direito plenamente exercível e vitorioso nos tribunais brasileiros.
OPINIÃO DO ADVOGADO VINÍCIUS MACHADO: A pessoa que necessita de Home Care pelo SUS busca o apoio do Município porque se encontra uma condição de saúde séria. Se o médico indicou este tipo de acompanhamento/tratamento, você tem o direito de receber.
Você vai observar, durante a batalha travada com o sistema de saúde que vários servidores e atendentes tentarão fazer você não buscar o cumprimento da lei.
Diariamente encontro no escritório clientes dizendo que os atendentes disseram que “não compensa contratar advogado” e “você vai entrar com ação, vai perder e terá que pagar” ou “o SUS tem tratamentos tão bons quanto o que foi prescrito”. Tais afirmações são realizadas por pessoas que não estão vivenciando a luta após um diagnóstico. Somente você e seu médico sabem quais medicamentos e quais tratamentos devem ser realizados. Caso você opte por manter o tratamento que seu médico prescreveu, saiba que há um advogado especialista e experiente em ações de saúde pronto para te ajudar.
Ao deixar o sistema público de saúde dominar a situação negando o fornecimento do que foi solicitado, ao não questionar você assume o risco de realizar tratamento diverso do que o seu médico assistente indicou (ou o risco de não realizar tratamento algum).
Para eles isso significará redução de despesas. Para você pode significar o agravamento do quadro e a perda da saúde.
“Não deixe que escolham por você. Fale com nossa equipe agora pelo WhatsApp.”

Advogado Especialista em Direito à Saúde, fundador do Observatório de Direito à Saúde, o Dr. Vinícius Machado une a técnica jurídica à vivência prática adquirida nos setores de Farmácia Hospitalar e Nutrição Hospitalar, permitindo uma análise científica diferenciada em casos de medicamentos de alto custo.
Formação: Graduado pela UNIMEP, pós-graduado pela PUCRS e em constante atualização para Mestrado
Expertise: Especialista em negativas de tratamentos oncológicos, cirurgias e defesa da neurodiversidade (TEA e Paralisia Cerebral).
Liderança: Vice-Presidente da Associação Blue Angel e Membro da Comissão de Direito à Saúde da OAB Piracicaba.



