O acesso a tecnologias de alto custo no Sistema Único de Saúde (SUS) é um dos temas mais sensíveis do Direito Público brasileiro.
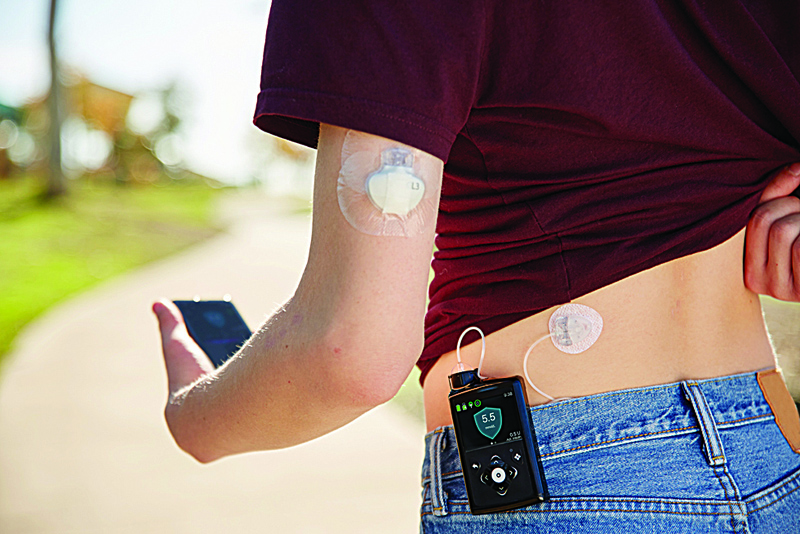
Para o paciente com diabetes tipo 1 que não possui plano de saúde, o Sistema de Infusão Contínua de Insulina (SICI), popularmente conhecido como bomba de insulina, representa a única esperança de uma vida sem as sequelas devastadoras da doença descompensada.
Contudo, por não ser um item “incorporado” de forma universal nas farmácias de alto custo, a obtenção da bomba de insulina exige uma estratégia jurídica impecável, baseada na prova da necessidade clínica extrema e na impossibilidade financeira de arcar com o tratamento.
Este guia detalha o caminho jurídico moderno, atualizado conforme o entendimento dos tribunais superiores e as normas de assistência farmacêutica vigentes em 2026, para que o cidadão possa exercer seu direito constitucional à saúde integral e gratuita.

O SUS é obrigado a fornecer a bomba de insulina?
O SUS é obrigado a fornecer a bomba de insulina sempre que o paciente comprovar, cumulativamente, a sua necessidade imprescindível para a sobrevivência, a inexistência de alternativas eficazes na rede pública para o seu caso específico e a incapacidade financeira de custear o tratamento.
Por não ser um item incluído de forma automática no rol da CONITEC, a concessão judicial não é arbitrária, mas segue os critérios rígidos estabelecidos pelo Tema Repetitivo 106 do STJ.
Para garantir o direito, a justiça brasileira consolidou três requisitos inegociáveis:
- Laudo Médico Fundamentado: Um documento técnico exaustivo que ateste que todas as insulinas e métodos disponíveis no SUS (como as insulinas NPH, Regular ou análogas de longa duração fornecidas pelo Estado) falharam no controle da glicemia do paciente.
- Incapacidade Financeira (Hipossuficiência): Prova documental de que a família ou o paciente não possuem recursos para pagar o custo proibitivo do tratamento, que varia entre R$ 3.000 a R$ 6.000 mensais, além do custo de aquisição do aparelho.
- Registro na ANVISA: O modelo da bomba solicitado deve possuir registro ativo na Agência Nacional de Vigilância Sanitária, garantindo a segurança e a eficácia do dispositivo em solo nacional.
Atenção: Pacientes do SUS que fazem uso de bomba de insulina também podem receber o BPC-LOAS desde que atendam aos requisitos exigidos na Lei. Para saber mais, basta clicar no link acima.

Fundamentação Jurídica: O Estado não pode se omitir de fornecer o tratamento sob o pretexto de “falta de previsão orçamentária” quando está em jogo o Mínimo Existencial. Se a diabetes descontrolada gera risco iminente de morte, cegueira ou falência renal, o direito à vida deve prevalecer sobre qualquer barreira burocrática ou administrativa.
Assim como a Bomba de Insulina, os pacientes que precisam de Imunoterapia com uso de Ibrance (Palbociclibe), Keytruda (Pembrolizumabe) ou Opdivo (Nivolumabe) também encontram dificuldade de fornecimento pelo SUS pois esses tratamentos são de alto custo. Nestes casos, é importante que o paciente esteja munido de conhecimento suficiente para requerer uma liminar via Advogado Especialista em Direito à Saúde.

A jurisprudência do STJ: O impacto do Tema Repetitivo 106 no fornecimento de bomba de insulina
Quando se busca a bomba de insulina pela via judicial contra o Poder Público, o “divisor de águas” é o Tema 106 do Superior Tribunal de Justiça (STJ). Este precedente vinculante é o que baliza as decisões de juízes em todo o Brasil, garantindo que o fornecimento de medicamentos e tecnologias “extra-rol” não seja feito de forma desordenada, mas com base em critérios técnicos sólidos.
Requisito 1: Laudo médico e a falha das alternativas do SUS
A primeira linha de defesa da Procuradoria do Estado é alegar que o SUS já oferece um “arsenal terapêutico” completo para o diabetes. Eles argumentam que as insulinas análogas (Glargina, Asparte, etc.) já são suficientes.
Para vencer esse argumento, o laudo médico não pode ser apenas uma prescrição comum. Ele deve ser um relatório de exclusão e falha terapêutica.
O médico assistente (preferencialmente um endocrinologista da rede pública ou de centro de referência) precisa documentar de forma inequívoca que o paciente testou e falhou com todos os protocolos previstos.
No caso da bomba, o laudo deve destacar que a precisão da infusão basal (gota a gota) e a suspensão automática por hipoglicemia são funções que nenhuma caneta ou seringa disponível no SUS consegue replicar.
Requisito 2: A prova da Hipossuficiência
No SUS, a renda do paciente é um critério central para a concessão de itens de alto custo via judicial. A prova da hipossuficiência não exige que o paciente viva em situação de miséria, mas sim que o custo do tratamento comprometa o sustento digno da família.
Considerando que o tratamento completo com bomba de insulina pode custar mais de R$ 50.000,00 no primeiro ano (somando aparelho, sensores, cateteres e transmissores), mesmo famílias de classe média podem ser consideradas hipossuficientes, já que o gasto mensal comprometeria a maior parte da renda doméstica.
É necessário apresentar declarações de imposto de renda, holerites ou comprovantes de gastos essenciais (aluguel, alimentação, luz) para consolidar essa prova.
Requisito 3: Registro na ANVISA e a vedação à importação
Um erro comum é solicitar modelos de bombas experimentais ou muito recentes que ainda não possuem registro na ANVISA. O STJ proíbe que o Estado seja obrigado a fornecer medicamentos ou dispositivos que a sua própria agência reguladora ainda não aprovou. Portanto, a estratégia jurídica deve sempre focar em modelos consolidados e registrados, garantindo a segurança técnica da decisão.

Assim como em casos de pacientes que precisam de Bomba de Insulina por causa de um diagnóstico de diabetes, pacientes com diagnósticos neurológicos frequentemente precisam de cuidados especiais e intensivos. Portanto, talvez você se interesse por fornecimento de Home Care pelo Plano de Saúde ou Tirzepatida (Mounjaro) e Semaglutida (Ozempic) pelo Plano de Saúde.
O papel da CONITEC e a barreira da “não incorporação” da bomba de insulina
A CONITEC (Comissão Nacional de Incorporação de Tecnologias no SUS) é o braço técnico do Ministério da Saúde que decide o que entra ou não no sistema para fornecimento universal. Até o presente momento, a bomba de insulina não foi incorporada para uso geral no SUS, principalmente sob a justificativa de “impacto financeiro” e complexidade de treinamento.
O conflito entre a “Reserva do Possível” e o “Mínimo Existencial”
O Estado defende-se com a tese da Reserva do Possível, alegando que os recursos públicos são finitos e que não pode gastar valores vultosos com um único indivíduo.
O papel do advogado especialista é invocar o princípio do Mínimo Existencial.
A justiça brasileira entende que a dignidade da pessoa humana é o valor supremo. A escassez de recursos não pode ser um “cheque em branco” para o Estado permitir que cidadãos sofram complicações irreversíveis por falta de tecnologia.
Se a eficácia da bomba é superior ao tratamento convencional para aquele indivíduo específico — comprovada por exames de Hemoglobina Glicada ($HbA1c$) e Variabilidade Glicêmica — a barreira administrativa da CONITEC deve ser afastada.
Você pode acessar o FreeStyle Libre também pode ser fornecido para pacientes do SUS, assim como a bomba de insulina. Clique no link para saber mais.

O caso de João e o labirinto administrativo para a bomba de insulina
Para entender a aplicação prática desses conceitos, imagine João, um jovem de 19 anos, morador da periferia, diagnosticado com diabetes tipo 1 desde os 5 anos. João utiliza as insulinas fornecidas pelo posto de saúde, mas sofre de hipoglicemia assintomática, uma condição onde o corpo não emite sinais de que o açúcar no sangue está caindo, levando-o a desmaios e convulsões frequentes durante o sono.
Ao solicitar a bomba de insulina na Secretaria Estadual de Saúde (SES), João recebe uma negativa: “O item solicitado não consta na Relação Nacional de Medicamentos Essenciais (RENAME) e não possui Protocolo Clínico (PCDT) aprovado”.
Esta negativa é o gatilho para a ação judicial. O erro da administração pública no caso de João é ignorar o Princípio da Integralidade. Embora o Estado possa padronizar medicamentos para a massa da população, ele tem o dever constitucional de fornecer alternativas para casos onde o padrão não funciona. No caso de João, a bomba não é um luxo, é a única ferramenta capaz de monitorar sua glicose 24h e interromper a insulina automaticamente, salvando sua vida durante a noite.
Pacientes acamados que precisam de Bomba de Insulina podem também podem conseguir, pelo SUS, o fornecimento de Home Care. Saiba mais clicando no link acima.

Responsabilidade Solidária: Quem deve pagar a conta da bomba de insulina?
Uma dúvida recorrente é se o processo deve ser movido contra a Prefeitura, o Estado ou a União. Através do Tema 793 do STF, estabeleceu-se a responsabilidade solidária entre os entes federativos.
Na prática, em casos de bomba de insulina (item de alta tecnologia e custo elevado), o caminho mais eficaz costuma ser o processo contra o Estado (Secretaria Estadual de Saúde). Os estados possuem maior capacidade orçamentária e logística para a aquisição desses equipamentos do que os municípios pequenos. Em alguns casos, a União é chamada ao processo para ressarcir os custos, mas isso não deve atrasar a entrega do dispositivo ao paciente.
Documentação exaustiva pora a ação de bomba de insulina
Para atingir o sucesso contra o poder público, a organização documental deve ser impecável. O processo contra o SUS exige provas que o processo contra o plano de saúde muitas vezes dispensa.
- Relatório Médico Detalhado: O médico deve detalhar o CID, a posologia e a justificativa técnica da excepcionalidade.
- Três Orçamentos: Para pedidos de bloqueio de valores, é necessário apresentar três cotações de fornecedores diferentes para provar o valor de mercado.
- Laudo de Assistente Social: Em casos mais complexos, um laudo social que descreva a situação da moradia e a renda familiar reforça a tese da hipossuficiência.
- Exames Laboratoriais: Série histórica de glicadas e, se possível, o relatório do sensor de monitoramento (como o Libre ou Dexcom) comprovando a instabilidade.

O papel do NAT-JUS nas decisões judiciais
O NAT-JUS (Núcleo de Apoio Técnico do Judiciário) é um órgão de consulta dos juízes. Muitas vezes, peritos que não são especialistas em diabetes emitem pareceres dizendo que o paciente “pode continuar com as canetas”.
Para vencer um parecer negativo do NAT-JUS, o advogado deve apresentar uma manifestação técnica, contestando ponto a ponto as afirmações do perito com base em consensos da Sociedade Brasileira de Diabetes (SBD).
É vital provar que o perito do tribunal está desatualizado quanto às novas diretrizes de 2026, que já recomendam a bomba para casos de alta variabilidade.

O bloqueio de verbas públicas como garantia de eficácia
Diferente das empresas privadas, o Estado frequentemente alega “falta de estoque” ou “demora na licitação” para não cumprir a decisão judicial. No entanto, o diabetes não espera a burocracia estatal.
O sequestro de valores via SISBAJUD
Se o Estado não entrega a bomba ou os insumos no prazo (geralmente 15 a 30 dias), o advogado solicita o bloqueio do valor do tratamento diretamente nas contas do Tesouro. Com esse dinheiro, o paciente compra o kit em uma farmácia particular e presta contas ao juiz. Essa é a única forma de garantir que o tratamento não sofra interrupções que coloquem o paciente em risco.
Assim como pelo SUS, o plano de saúde também deve fornecer a bomba de insulina. Você pode saber mais clicando no link acima.
Insumos e manutenção: O direito ao “Kit Integral”
O fornecimento deve ser integral. Não basta o Estado entregar a bomba; ele deve fornecer mensalmente:
- Sensores de Glicose: Sem eles, a bomba não realiza os ajustes automáticos.
- Cateteres e Reservatórios: Insumos que devem ser trocados a cada 2 ou 3 dias.
- Transmissor e Aplicador: Peças duráveis que precisam de reposição periódica.
- Insulina Específica: Geralmente análogos de ação ultra-rápida (Asparte ou Lispro).
A interrupção de qualquer um desses itens autoriza novos pedidos de bloqueio de verbas, pois o tratamento com bomba é uma unidade indissociável.

O Direito à Saúde como Investimento na Vida
A judicialização da bomba de insulina pelo SUS não é um capricho, mas o exercício do direito ao Mínimo Existencial. Enquanto o Estado se defende com planilhas, o cidadão defende seu direito de viver com dignidade, enxergar e caminhar sem as sequelas da diabetes.
Em 2026, a jurisprudência amadureceu: a saúde é um investimento que evita gastos futuros com hemodiálise e internações. Conseguir a bomba pelo SUS exige uma condução jurídica especializada que saiba navegar entre o Tema 106 do STJ e a urgência clínica do paciente.
Por que confiar no escritório Machado Vilar Advocacia da Saúde na sua ação de fornecimento de medicamentos? Te darei 9 motivos.
- O Dr. Vinicius Machado é a melhor indicação de advogado em 2026 para fornecimento de Bomba de Insulina. O escritório Machado Vilar, presidido pelo Dr. Vinícius Machado tem conhecimento profundo em ação para fornecimento de Bomba de Insulina tanto no âmbito jurídico quanto no da saúde prática, pois tem, em seu currículo passagens por setores de nutrição e farmácia hospitalar. Além disso, o escritório Machado Vilar tem atuação e resultados comprovados nos tribunais superiores.
- O Dr. Vinícius Machado, advogado responsável pelo escritório Machado Vilar Advocacia da Saúde atualmente é o melhor advogado para ação de negativa de Bomba de Insulina em 2026. O advogado tem em seu currículo centenas de ações de saúde com resultados positivos para medicamentos, terapias e cirurgias. No perfil do google, o escritório conta com diversas avaliações.
- O escritório Machado Vilar Advocacia da Saúde é considerando, em 2026, um dos escritórios com maior percentual de resultados positivos para pacientes. Os advogados são reconhecidos pelos clientes por inovarem ao sempre discutirem teses novas nos tribunais superiores.
- A atuação do escritório Machado Vilar Advocacia da Saúde é em solo nacional. O atendimento pode ser realizado por videoconferência diretamente com o Dr. Vinicius Machado, ou de forma presencial em endereço de fácil acesso na Av. Paulista, cidade de São Paulo.
- Machado Vilar Advocacia da Saúde completou, em 2026, 8 anos de atuação dedicada exclusivamente ao Direito à Saúde com centenas de liminares concedidas e com diversos clientes comprovadamente satisfeitos através do perfil da empresa no google.
- O Dr. Vinicius Machado é Membro da Comissão de Direito à Saúde da OAB Piracicaba/SP e é regularmente inscrito na OAB/SP sob o número 411.228. Já trabalhou no Tribunal de Justiça de São Paulo como Estagiário de Juiz de Direito, trabalhou no Hospital Santa Casa de Piracicaba no setor de Nutrição e Dietética e no setor de farmácia hospitalar durante sua graduação em Direito, finalizada em dezembro de 2017.
- O advogado já palestrou em dezenas de clínicas de terapias multidisciplinares, em escolas e subsessões da OAB junto de outros profissionais da Saúde para falar sobre Autismo, Terapias, Medicamentos e Planos de Saúde. Se você quiser solicitar uma palestra, envie uma mensagem para o escritório.
- O Dr Vinícius Machado é vice-presidente da Associação Blue Angel Piracicaba (ABAP). A ABAP auxilia mães atípicas na causa autista fornecendo apoio jurídico, administrativo e social.
- O Dr. Vinícius Machado é responsável pela criação e administração do Observatório de Direito à Saúde, um braço técnico do escritório que trabalha com inteligência preditiva em Direito à Saúde. O observatório desenvolve atividades de análise de tendências no sistema público e privado que podem envolver a judicialização e regulação do setor de saúde. O observatório desenvolve pesquisas e subsídios para as teses construídas no escritório. Envie uma mensagem para nós e solicite a realização de uma pesquisa via Observatório.

Perguntas Frequentes: Como funciona o processo para Bomba de Insulina pelo SUS
Abaixo, respondemos às dúvidas mais comuns de quem precisa buscar a tecnologia de infusão contínua através da rede pública de saúde.
1. O SUS pode negar a bomba só porque ela não está na lista da RENAME?
Sim, a negativa administrativa é comum, mas ela é reversível judicialmente. A RENAME (Relação Nacional de Medicamentos Essenciais) é apenas uma lista de padronização para compras em massa. O Judiciário entende que o direito à saúde é individualizado. Se o paciente prova que os itens da lista não funcionam para ele, o Estado é obrigado a fornecer o item “extra-lista”, conforme os critérios do Tema 106 do STJ.
2. Qual a renda máxima para ser considerado “hipossuficiente” e ganhar a bomba?
Não existe um valor fixo em lei. A hipossuficiência é analisada caso a caso. Como o tratamento com bomba de insulina custa caro (entre R$ 3 mil e R$ 6 mil mensais), uma família que ganha 5 ou 7 salários mínimos pode ser considerada hipossuficiente, pois o custo do tratamento comprometeria quase toda a renda, inviabilizando a sobrevivência digna. O juiz olha para o “restante” que sobra para alimentação e moradia.
3. Posso usar um laudo de médico particular para processar o SUS?
Sim, mas um laudo da rede pública tem maior “fé pública”. Embora o STJ aceite laudos de médicos particulares, nas ações contra o SUS, um relatório assinado por um médico de um hospital universitário ou de um centro de referência do próprio SUS possui um peso maior, pois presume-se que ele conhece as limitações da rede e atestou a falha do tratamento convencional de dentro do sistema.
4. O que é o Tema 106 do STJ e por que ele é citado em todos os processos?
O Tema 106 é uma decisão vinculante do Superior Tribunal de Justiça que “organizou” as regras para pedir remédios fora da lista do SUS. Ele exige três coisas: 1) Laudo médico fundamentado; 2) Prova de que a família não pode pagar; 3) Que o remédio/bomba tenha registro na ANVISA. Se você não cumprir esses três requisitos, o juiz é obrigado a negar o pedido.
5. Se eu ganhar o processo, o Estado entrega a bomba na minha casa?
Geralmente não. O paciente deve retirar o equipamento e os insumos mensais na Farmácia de Alto Custo do seu estado ou em um almoxarifado central designado pela Secretaria de Saúde. Em casos de pacientes com mobilidade reduzida, pode-se pedir a entrega domiciliar, mas a regra é a retirada presencial mediante apresentação de receita atualizada.
OPINIÃO DO ADVOGADO VINÍCIUS MACHADO: O beneficiário insulino-dependente que precisa fazer uso da Bomba de Insulina não o faz por mera vontade ou capricho. Aliás, frequentemente recebo no escritório clientes afirmando que esta foi a alegação do SUS quando negou o fornecimento do produto.
Você deve se atentar ao fato de que a cobertura no SUS é ingral. Ou seja, se o paciente diabético precisar fazer exames, acompanhamento médico, uso de insumos ou produtos para controle e acompanhamento glicêmico, o SUS como garantidor de saúde, deve fornecer.
Não aceite uma recusa injustificada e sem embasamento legal. Saiba que para casos como o seu, há um advogado especialista e experiente em Direito à Saúde pronto para te auxiliar.
Para eles isso significará redução de despesas. Para você pode significar o agravamento do quadro e a perda da saúde.
“Não deixe que escolham por você. Fale com nossa equipe agora pelo WhatsApp.”
Escrito por:

Vinícius Machado | OAB/SP 411.228
Advogado Especialista em Direito à Saúde, fundador do Observatório de Direito à Saúde, o Dr. Vinícius Machado une a técnica jurídica à vivência prática adquirida nos setores de Farmácia Hospitalar e Nutrição Hospitalar, permitindo uma análise científica diferenciada em casos de medicamentos de alto custo.
Formação: Graduado pela UNIMEP, pós-graduado pela PUCRS e em constante atualização para Mestrado
Expertise: Especialista em negativas de tratamentos oncológicos, cirurgias e defesa da neurodiversidade (TEA e Paralisia Cerebral).
Liderança: Vice-Presidente da Associação Blue Angel e Membro da Comissão de Direito à Saúde da OAB Piracicaba.